Damit aus Belastung nicht Erkrankung wird
Interview mit Prof. Dr. Tobias Renner

Die Corona-Pandemie ist auch für Schüler:innen ein starker Einschnitt in ihrem Leben. Die Maßnahmen zur Eindämmung der Pandemie haben ihren Alltag ganz konkret und grundlegend verändert. Wie geht es den Kindern und Jugendlichen damit? Die Studien- und Datenlage ist bislang noch übersichtlich. Es gibt aber durchaus valide wissenschaftliche Erkenntnisse zu den Belastungen – allen voran die COPSY-Studien. Sie zeigen sehr deutlich, dass das Wohlbefinden von Kindern und Jugendlichen unter der Pandemiesituation leidet.
Über die Erfahrungen aus dem klinischen Alltag und darüber, welche Konsequenzen die Politik daraus jetzt ziehen sollte, hat das Online-Magazin schulmanagement mit Professor Dr. Tobias Renner gesprochen. Er ist Ärztlicher Direktor der Abteilung Psychiatrie, Psychosomatik und Psychotherapie im Kindes- und Jugendalter am Universitätsklinikum Tübingen.
Redaktion: Was genau an der Pandemie-Situation ist so belastend?

Prof. Dr. Tobias Renner: Innerhalb der Familien sind zum einen die Eltern durch die Pandemie-Bedingungen belastet: Sie haben Sorge vor Erkrankung, vor Infektion, vor wirtschaftlichen Dingen zum Beispiel bei Kurzarbeit, bei Jobverlust, bei Selbstständigkeit. Das wirkt auch auf die Kinder ein. Und die Kinder selbst haben eigene Ängste, auch vor Infektionen. Wechselbeschulung, Fernbeschulung, Quarantäneregelungen haben die gewohnte Alltagsstruktur aufgelöst. Sicherheit wurde abgelöst durch Unwägbarkeiten und technische Herausforderungen. Auch ein Teil des Soziallebens mit Gleichaltrigen, der in der Schule stattfindet, ist enorm beeinträchtigt gewesen. Im privaten Bereich waren Treffen mit Gleichaltrigen und Vereinsaktivitäten zeitweise komplett ausgesetzt und die Kinder und Jugendlichen haben in ihren sozialen Entwicklungsräumen erhebliche Einschränkungen und Veränderungen hinnehmen müssen.
Redaktion: Die Belastungen gab es also nicht nur zu Zeiten der Lockdowns, sondern sie zogen sich durch die ganze Pandemiezeit – etwa die Angst vor Ansteckung?
Renner: Genau, und das ist ja noch nicht vorbei. Selbst wenn sich die sozialen Bedingungen jetzt wieder verbessert haben, kehren die Kinder und Jugendlichen nicht sofort wieder zurück zum Normalzustand. Das Treffen mit den Gleichaltrigen muss erst wieder geübt werden. Die vermehrte Beschäftigung mit Medien muss wieder zurückgefahren werden zugunsten von unmittelbar erfahrenen sozialen Kontakten, indem man sich mit Leuten trifft oder auch Dinge draußen unternimmt. Die Kinderärzte melden uns 30 Prozent mehr behandelte Kinder und Jugendliche mit Adipositas. Wir müssen sehr darauf achten, dass die Kinder und Jugendlichen sich wieder mehr bewegen und wir müssen sie dabei aktiv unterstützen. Dazu gehört auch, dass in der Schule das Thema Bewegung noch mal angegangen wird, dass es intensiver und anders gedacht wird als das vielleicht vorher der Fall war, mit dem Schwerpunkt auf Freude an der Bewegung.
Redaktion: Bewegungsmangel ist eine der belegten gesundheitlichen Folgeerscheinung der Pandemie. Der COPSY-Studie zufolge haben auch die psychischen Belastungen von Kindern und Jugendlichen zugenommen. Welche davon sehen Sie am häufigsten im klinischen Alltag?
Renner: Belastung ist erst mal ein Ausdruck von psychischer Befindlichkeit. Das hat noch keinen Krankheitswert an sich, das muss man sehr betonen. Was wir wahrnehmen in der klinischen Versorgung ist, dass der Anteil an Kindern und Jugendlichen mit Ängsten gestiegen ist. Da sind oft auch schulbezogene Ängste dabei, auch von Jugendlichen, die eigentlich überhaupt keine Ängste haben müssten. Aber durch die Sonderbedingungen, die im letzten Jahr galten, Sorge haben, ob sie wieder mitkommen können, ob sie am Leistungsstand anknüpfen können. Deshalb ist auch der Begriff „aufholen“ sehr schwierig, weil das heißt, ich habe etwas verpasst und ich muss mich anstrengen, um das wieder reinzubringen. Das kann Stress auslösen bei Kindern und Jugendlichen, die dafür empfänglich sind, sich unter Leistungsdruck zu setzen. In der Gesamtschau kann das ein zusätzlicher Stressor werden, der dazu führt, dass es kippt von der Belastung in die Erkrankung hinein. Hier sollte man deshalb eher positive Begrifflichkeiten wie „Rückenwind“ verwenden.
Auch ist eine Zunahme von depressiven Erkrankungen bei Kindern und Jugendlichen zu sehen und es gibt dazu deutlich mehr Anmeldungen in der klinischen Versorgung. Leider bestehen aktuell häufig lange Wartezeiten bei den niedergelassenen Kollegen und Kolleginnen und die Kliniken sind in manchen Regionen ausgebucht, auch in Tübingen. Das ist ein Ausdruck dafür, dass die Belastungen tatsächlich bei vielen schon Krankheitswert erreicht haben.
Was wir auch sehr klar feststellen, ist eine Zunahme von insbesondere Mädchen mit Anorexia nervosa, also Magersucht. Derzeit haben wir 100 Prozent mehr Jugendliche in der stationären Behandlung als vor der Pandemie.
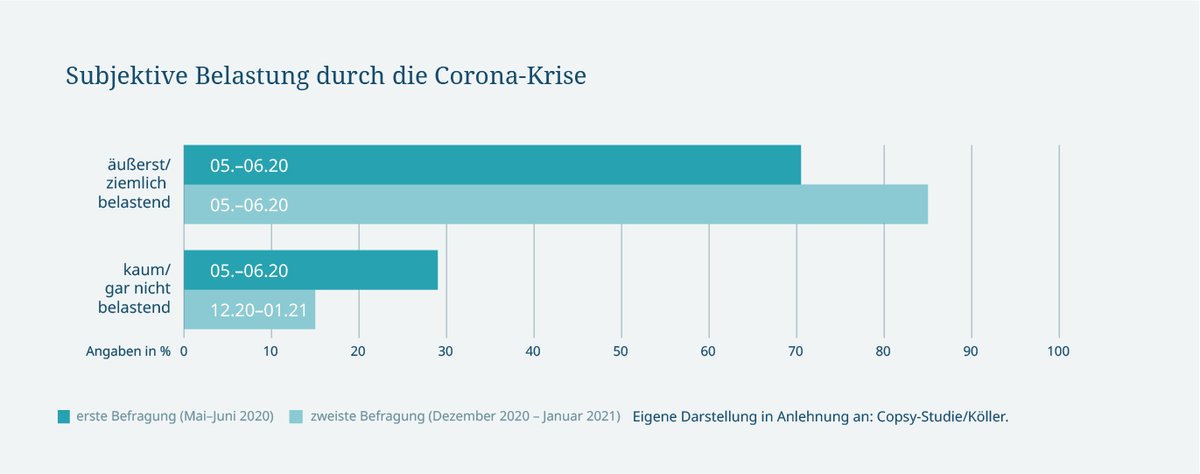
COPSY-Studie
Die Studie „Corona und Psyche“ (COPSY) ist eine Längsschnittstudie, die Forschende des Universitätsklinikums Hamburg-Eppendorf seit Beginn der Corona-Pandemie durchführen. Zuletzt wurden im Februar 2021 die Ergebnisse der zweiten Befragung von Kindern und Jugendlichen veröffentlicht. Demnach hat sich ihre psychische Gesundheit im Verlauf der Corona-Pandemie weiter verschlechtert. Vier von fünf der Befragten fühlten sich durch die Pandemie belastet. Fast jedes dritte Kind litt ein knappes Jahr nach Beginn der Pandemie unter psychischen Auffälligkeiten. Sorgen und Ängste hatten nochmal zugenommen, auch depressive Symptome und psychosomatische Beschwerden waren verstärkt zu beobachten. Zudem ernährten sich viele ungesund und trieben zum Teil überhaupt keinen Sport mehr. Dafür verbrachten die Kinder noch mehr Zeit mit digitalen Medien – allerdings auch für die Schule.
Redaktion: Ist Magersucht ein Beispiel für eine Folgeerscheinung, die man nicht auf den ersten Blick mit der Pandemie assoziieren würde? Während Übergewicht vielleicht offensichtlicher ist, weil es mit Bewegungsmangel zusammenhängt?
Renner: Bei den Mädchen und manchmal Jungs mit Magersucht stellen wir oft fest, dass sie einen hohen Leistungsanspruch und ein hohes Kontrollbedürfnis haben. Und dann nutzen sie diese Kontrolle des Essens, um psychische Belastungen zu kanalisieren. Die Pandemie kann da ein besonderer Trigger sein, weil sie mit all ihren Unsicherheiten für den einzelnen das Gegenteil von Kontrolle ist.
Redaktion: Was kann denn in der Schule getan werden, um zu verhindern, dass sich aus den Belastungen noch mehr Erkrankungen entwickeln?
Renner: Schulen sind ein wichtiger Lern- und Lebensraum. Beim Wiedereinstieg in die normalere Beschulung sollte die soziale Interaktion betont werden, weniger die fachliche Weiterentwicklung, um den Sorgen vieler Kinder hinsichtlich ihrer Leistungsfähigkeit Rechnung zu tragen. Kinder, Jugendliche und Familien, die belastet sind, müssen zudem frühzeitig eine Ansprechperson haben, damit eben aus der Belastung keine Erkrankung wird. Da kann man am Anfang oft mit kleineren Interventionen gut helfen. Dafür braucht es eine Vernetzung der Hilfesysteme innerhalb der Schule – Schulpsychologe, Schulsozialarbeiter und Vertrauenslehrer - mit dem Gesundheitssektor. Die Beratungsmöglichkeiten und der fachliche Austausch zwischen dem Bildungssystem und dem Gesundheitssystem müssen noch viel mehr gestärkt werden. Wir tun schon sehr viel, aber es braucht noch mehr. Wir brauchen Unterstützung aus der Politik. Ad-hoc-Programme müssen her, aber eben auch nachhaltige Strukturen und Schnittstellen.
Redaktion: Was stellen Sie sich unter Ad-hoc-Programmen vor?
Renner: Da gibt es verschiedene Modelle. Wir haben hier in Tübingen zusammen mit den Kollegen aus Freiburg beim Ministerium für Soziales und Integration einen Antrag für ein Projekt gestellt, in dem wir über telemedizinische Möglichkeiten ein Screening-Verfahren etablieren wollen. So sollen zum Beispiel Kinder und Jugendliche und auch Erwachsene über eine gesicherte Online-Plattform ein niedrigschwelliges Screening ausfüllen können, das von einer erfahrenen Fachkraft aus dem Gesundheitsbereich ausgewertet wird. Wenn da Dinge auffallen, wird eine weitere Abklärung empfohlen, sodass eine Versorgung gezielt und an den Bedarfen ausgerichtet gebahnt werden kann. Denn nicht jeder, der sich belastet fühlt, braucht eine volle psychiatrische Untersuchung. Beispielsweise verfügen auch Jugendämter Beratungsstellen für Problemstellungen.
Redaktion: Reicht bei den nachhaltigen Strukturen denn eine bessere Vernetzung von Schul- und Gesundheitssektor oder müssen auch ganz neue Rollen entstehen?
Renner: Die Vernetzung ist das eine. Wenn wir vorhandene Unterstützungsmöglichkeiten bündeln und das Bewusstsein für die Wichtigkeit von Schnittstellen schärfen, kann das eine Chance sein, die aus dieser ganzen Katastrophe der Pandemie erwächst. Dann haben wir sogar noch einen Gewinn erzielt, der über die Pandemie hinaus über Jahre die psychosoziale Entwicklung von Kindern und Jugendlichen positiv beeinflussen wird. Hier können uns auch die neuen Medien helfen. Wir bräuchten dringend eine Informationsaustausch-Plattform, also eine digitale Plattform, bei der hinterlegt werden kann, wenn Jugendliche zum Beispiel beim Schulsozialarbeiter sind, ob es eine Jugendhilfe-Maßnahme gibt, ob ein Kinderpsychiater involviert ist. Das sind Dinge, die wir schon lange vor Corona thematisiert haben, die aber nicht priorisiert wurden. Vielleicht ist jetzt die Gelegenheit, solche Plattformen an den Start zu bringen.
Aber wir werden auch neue Akteure brauchen. Es ist einhellige Meinung, dass durch Gesundheitsfachkräfte oder Schulkrankenschwestern der Lebensraum Schule ganz anders gestärkt werden würde. Wir haben Jugendliche, die zwar eine psychische Problematik, aber auch Sorge vor Stigmatisierung haben, wenn der Freundeskreis mitbekommt, dass sie zum Schulpsychologen gehen. Wenn der Kontakt zu einer Gesundheitsfachkraft hergestellt wird, ist erst mal offen, ob das aufgrund der somatischen Befindlichkeit oder der psychischen Befindlichkeit ist. Zudem ist davon auszugehen, dass die Gesundheitsfachkraft auch noch profundere Kenntnisse vom Gesundheitssystem mitbringt als Schulsozialarbeiter. Und dass die Wege in die gesundheitliche Versorgung noch besser gebahnt werden können, auch bei der Beratung von Eltern.
Schulgesundheitsfachkräfte
Schulgesundheitsfachkräfte (auch Schulgesundheitspfleger:innen, Schulkrankenschwestern) kümmern sich um die gesundheitliche Versorgung von Kindern und Jugendlichen während des Schulbesuchs und fungieren als Vertrauenspersonen: Sie helfen bei akuter Erkrankung und Unfällen, unterstützen chronisch kranke Kinder, beraten in psychosozialen Fragen und vermitteln bei Bedarf die weitere Behandlung beim Arzt. Sie bieten auch Präventionsprojekte an, planen gesunde Mahlzeiten und Bewegungsspiele in den Pausen. International ist die Rolle der school nurses längst etabliert, in Deutschland sind sie noch die Ausnahme. In mehreren Bundesländern laufen derzeit Modellprojekte. Der Einsatz von Schulgesundheitsfachkräften wird als notwendige Konsequenz aus dem in Studien belegten Zusammenhang zwischen Gesundheit und Bildungserfolg betrachtet.
Schulgesundheitsfachkraft - Infos der AOK
Modellprojekt Schulgesundheitsfachkräfte in Brandenburg
Redaktion: Wenn das jetzt alles beherzigt wird - wie stehen dann die Chancen dafür, dass Kinder ohne bleibende Schäden aus der Pandemie herauskommen?
Renner: Kinder und Jugendliche haben ein hohes Maß an Resilienz und Anpassungsfähigkeit. Die Belastungen, die jetzt über die lange Zeit der Pandemie aufgetreten sind, müssen nicht notwendigerweise in einer anhaltenden Belastung oder einer psychischen Erkrankung münden. Wenn wir uns jetzt geeignet und gezielt um die Problemstellungen kümmern, dann haben wir auch die Erwartung, dass wir die Kinder und Jugendlichen in ihrer gesunden psychosozialen und schulisch-beruflichen Entwicklung gut unterstützen können und dass sie die auch weiterhin gut verfolgen können. Denn psychische Gesundheit ist ein Prädiktor auch für den schulischen und beruflichen Werdegang. Wenn Kinder und Jugendliche eine psychische Erkrankung aufweisen, ist das Risiko viel höher, dass es zu Lern- und Leistungsstörungen und zu Abbrüchen in der Schule kommt, die dann Einfluss nehmen auf die gesamte Entwicklung.
Redaktion: Herr Professor Renner, wir danken Ihnen für dieses Gespräch.
Tobias Renner ist Mitglied des Vorstands der Deutschen Gesellschaft für Kinder- und Jugendpsychiatrie, Psychosomatik und Psychotherapie (DGKJP) und gehört dem medizinisch-psychologischen Beirat des Zentrums für Schulqualität und Lehrerbildung (ZSL) Baden-Württemberg an.